手術支援ロボ・VELYSを導入し進化する地域の医療を担う
人口が増加している熊本市南区富合町の地域医療連携の要である『にしくまもと病院』。医師の技術の確かさで多くの患者が集まる。昨春には小児科が新設され、さらに手術支援ロボットを九州で3番目という早さで導入するなど、話題を集めている。地域に寄り添う医療機関ならではの新たな試みを取材した。
変革が求められる時代に
専門的な医療を提供
2025年末、南区富合町で計画されている土地区画事業の起工式が行われた。2年後の完了を目途にした計画によると、約250区画の新しい住宅や商業施設などが誕生するという。これから更なる人口増が予想される地域医療の役割を山口浩司病院長に聞いた。「富合町はめざましく発展し、今後ますます人口が増えてくるでしょう。超高齢社会の現状においても、ニューファミリー層の転居が増え30代が一番多い世帯になっています。そのため、多様な医療ニーズに応える必要があり、医療機関自体も大きな変化が求められると思います」と語る。
同院は、2025年4月に新しく小児の外来を開設。また、多くの患者を抱え、手術実績も積み重ねている人工関節置換術分野においては、より進化した医療を提供するために、高性能な手術支援ロボットを導入し、運用を開始した。「各分野に専門のスペシャリストを配しておりますので、さまざまな患者さんのニーズに応えられる医療が提供できると思っています」と病院長は話す。


九州で3番目の早期導入
正確で最適な手術の実現
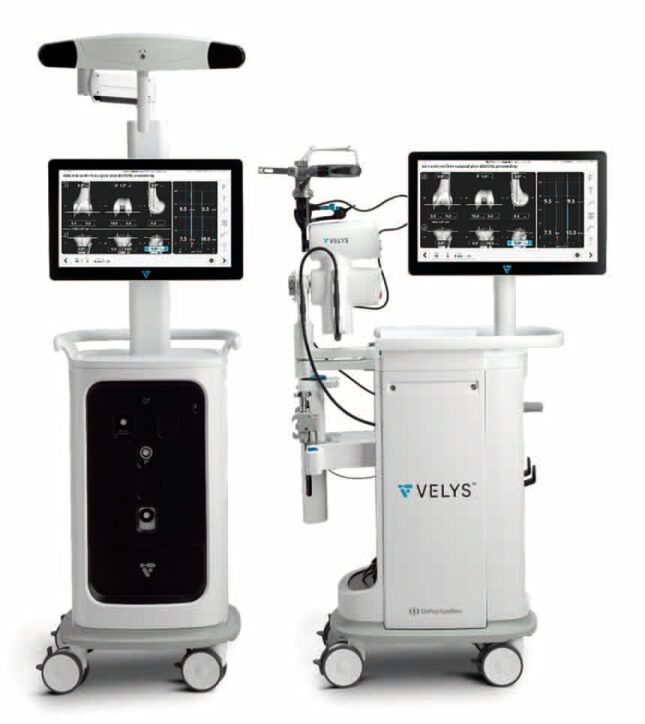
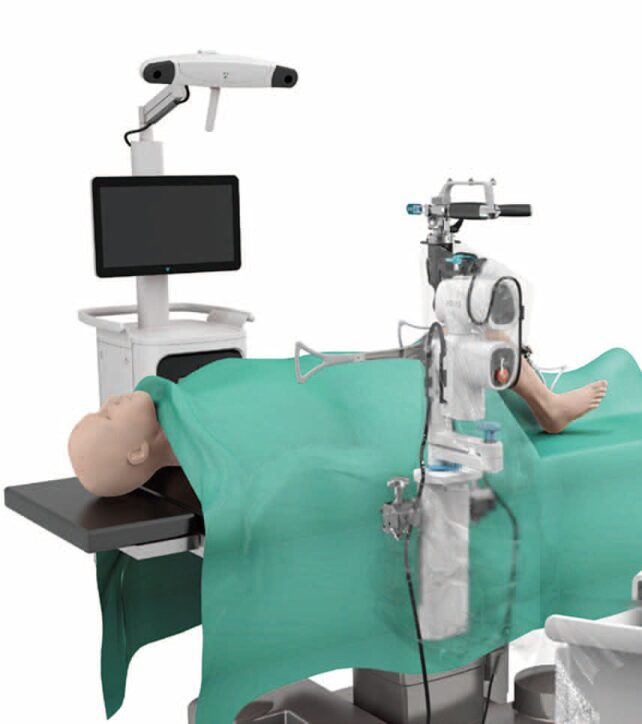
増加傾向にある変形性膝関節症で悩む患者の受け皿となっている『関節外科センター』で、運用が始まった「人工膝関節置換術支援ロボット」。ジョンソン・エンド・ジョンソン社が開発した人工膝関節置換術向けの手術支援ロボット・VELYS(ヴェリス)である。同センター長の岡元信和先生は、「人工膝関節置換術においては、正確に骨を切ることや筋肉、靱帯などのバランスを整えることが重要です。ヴェリスはハイスピードカメラと3軸構造の小型ロボットを搭載しています。これにより、さらに手術の再現性と精度は高くなるでしょう」と、大きな期待を寄せる。
〝価値あるインサイト・協調するデザイン・適応するパフォーマンス〞といった3つのコンセプトをもとに開発されたヴェリスは、手術室内のワークフローに調和したコンパクトな設計。術中評価から術後の検証を直感的に可能にしたソフトウェア、術前準備から術後の減菌洗浄までのワークフローを改善するという特長に注目が集まる。「最大の強みは、0.5ミリ、0.5度単位で正確に骨を切ることができるということです」と岡元先生。また、リアルタイムに軟部組織バランスを認識できることで、術者が事前に計画した患者それぞれに、最適な手術を実現できる。そして、「ロボットは微細な動作を高精度で実施できるので、必要以上に周囲の組織にダメージを与えることがありません。そのため、術後の回復が早くなるといったメリットも大きいでしょう」。


加齢で増加する膝関節変性
実績を誇る関節外科センター
ロボットが導入された『関節外科センター』で、近年増加傾向にあるのが変形性膝関節症の患者数。岡元先生は、「変形性膝関節症の主な原因は加齢です。進行度に応じて対処法は、保存的治療(生活指導、薬物療法、装具療法)から手術(人工関節手術、骨切り術)まで、選択肢があります」。さらに、「初期であれば保存的治療を行いますが、残念ながら病状が進行し、日常生活などに支障をきたすとなると手術を検討します」。他に、スポーツや運動によるケガで早期回復を目指している、痛みの原因である炎症を抑える・痛みが和らぐことを目的とするといった場合、再生医療という選択肢もある。同院は2021年3月、「厚生労働省再生医療等の安全性の確保等に関する法律」の認可を受けており、「PRP(多血小板血漿)療法」が可能である。
選択肢の広がる置換術
自然で生理的なKA法とは?
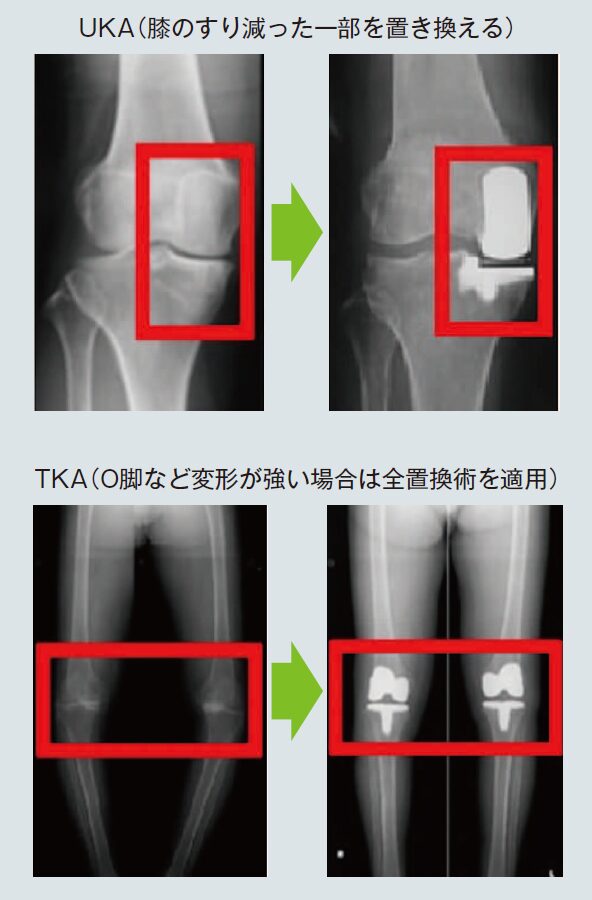
人工関節置換術には、傷んだ膝関節全体の骨軟骨を切除して、金属やポリエチレンでできた人工関節に置き換える「人工膝関節全置換術(TKA)」と、膝関節の内側か外側のすり減ったどちらかだけを人工関節に置き換える「人工関節単顆置換術(UKA)」がある。同院の症例数は2009年以降TKA累計1465膝(2024年度は160膝)、UKA累計179膝(2024年度は48膝)となっている。症例によっては、両膝同時に行っている。
UKAは、膝の靱帯がしっかりしており、変形が強くない場合に適応となる。その他の部分が温存されるためTKAと比べ自然な動きが期待できる。変形が強い場合は、TKAの適応となる。しかしながらTKA術後の患者満足度は、約2割が不満足という報告もある。これまでTKAは全ての患者に対し、O脚でもX脚でもない真っすぐな膝を目指していたが、患者の膝の形は様々。いっそ若い時の膝に戻した方がより自然で違和感がなくなるのではないかと研究が進み、近年生体膝の動きに注力した術式が、「KA(キネマティックアライメント)法」だ。「生まれもった脚の形態や靱帯のバランスに合わせて人工関節を設置することで、より自然で安定した若い時の膝を再現するようにしています。そのため患者の年齢や活動性、膝の状態を考慮し、骨切り術から人工関節置換術まで、術式の選択をしっかりと話し合いながら決めていきます」と岡元先生は話す。
地域医療連携の役割
退院後もケアサポート
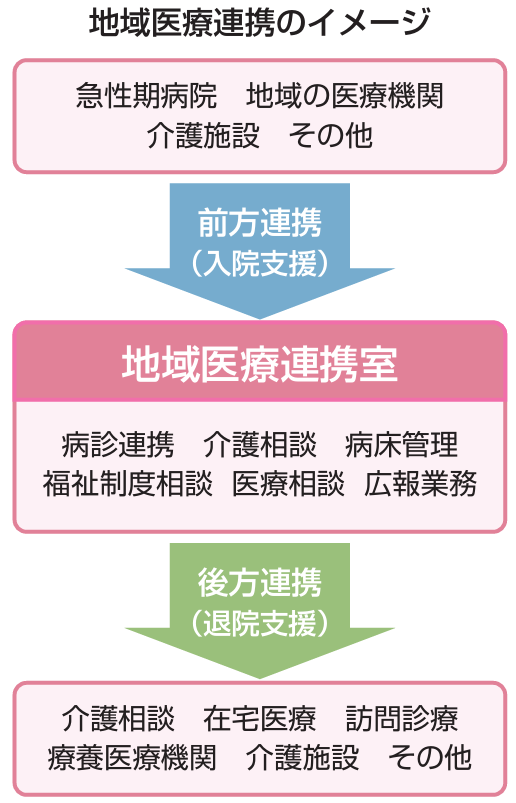
患者一人ひとりに適したリハビリテーションに注力し、近隣の急性期病院から地域の医療機関や在宅をつなぐハブ機能を持った同院。地域包括ケアシステムを実現する要となっているのが、『地域医療連携部』である。同部長の松元淳先生は、「地域連携には、前方連携と後方連携があり、医師をはじめ看護師、ソーシャルワーカーが中心となって、退院後も患者さん一人ひとりを支援しています」と話す。図のように、「前方連携」はより専門的な治療や入院を提供する急性期病院や地域の医療機関につなぐこと。一方、「後方連携」は転院・退院する場合や退院後施設入所する場合に、必要な別の医療機関や施設をつなぐことを示す。
「地域医療連携は、地域にある医療機関や施設がそれぞれの機能を活かして、患者さんが必要とする治療やリハビリ・療養・介護が受けられるよう連携する医療体制です。他に、かかりつけ医と医療機関との病診連携、急性期病院とリハビリ病院・療養型病院との病病連携などありますが、特に地域医療連携においては患者さんが住み慣れた地域で、傷病の状態に応じた適切な医療や介護が切れ目なく受けられることを目指しています。そのため当院には、訪問診療、訪問看護、訪問リハビリを提供する体制があり、居宅介護支援事業所も併設しています」



生活と社会復帰を目指す
豊かなリハビリを提供
約60名のセラピストによるリハビリテーション体制が整っていることも強み。リハビリテーション部には現在、理学療法士37名、作業療法士21名、言語聴覚士5名がいる。多種多様な検査・治療機器を整備し、365日充実した環境を提供しているという。大きく一般病棟、地域包括ケア病棟、回復期リハビリテーション病棟、外来リハビリテーションに分かれて、疾患に合わせた専門的・集中的なリハビリが行われる。退院後も継続リハビリテーションやスポーツリハビリテーションを利用できるのはうれしい。
脳卒中に対する
〝回復期医療機関〞認定
同院は県内の「脳卒中に関する医療機能を担う医療機関」として認定されている。「脳卒中とは脳血管に障害が起こる病気で、代表的なものに脳出血やくも膜下出血があります。脳卒中は、一命をとりとめたとしても後遺症が残ることが多く、国内で介護が必要な人の約2割にあたります」と松元先生。これまで同院では、「脳卒中サロン」を2回開催。「こんな風に相談できる人がいなかった、不安な気持ちを分かち合える場となった、と前向きな声が寄せられました。参加したことで、社会復帰を目指したり旅行に行ったり。励みにされる方が大半でした」と、患者自身や家族の関心の高さと開催の意義を感じているという。また、脳卒中や脳外傷の既往がある人(認知症の診断を受けていない人)の自動車運転支援(運転再開のための評価)も導入している。医師の診察後、神経心理学的検査を行って、その後、必要な人にはドライビングシミュレーターによる評価、ならびに実車評価への紹介を行うという。
人口増加地域に合った
小児医療を目指す
近隣に新たな住宅が増え、人口増となる中、当然ながら増えてくる子ども世代。「人口増加地域なので、それに応える医療を築きたいです」と、意気込みを語ってくれたのは、2025年4月から小児科を担当している渡邉聖先生。子ども達に寄り添い、保護者も気軽に相談できる、開かれた小児科を目指す。診察室や専用の待合スペースは、かわいらしく温かい雰囲気。小児科ブースの随所に、子どもに人気のキャラクターアイテムが並んでいる(写真は諸事情によりキャラクターを排除)。「お子さまがリラックスできるようにしています。案外キャラクターを見た反応で、いつもの元気がないなど、状態が分かったりするものです。よくファースト・インプレッションと言われますが、お子さまの様子を診るヒントになると思っています」。
かかりつけ医的存在で
治療から子育てまで対応
研修医時代に小児医療に関心を抱き、小児科医を目指したという渡邉先生。「お子さまは言葉でうまく症状を伝えられないことがあります。だからこそ、丁寧な問診と診察を心がけ、保護者のお話にもじっくりと耳を傾けます」。近隣が小児科の空白地域ということもあり、ニーズは高く南区周辺をはじめ、宇土市や宇城市からの来院も多い。入院体制はまだないが、一般的な小児疾患はもちろん、専門的な知識と豊富な経験から、喘息やアレルギー疾患、夜尿症まで幅広い医療を提供。さらに、「お子さまの病気に対する不安は、保護者にも大きな負担になるものです。病気のことはもちろん、育児に関する悩みや不安など、どんなことでも気軽に相談できる雰囲気作りを心がけています」と話す。
小児外来は基本乳児〜中学生までだが、時には高校生や親など成人を診ることも。子どもに安心感を与える物腰の柔らかさゆえか、保護者の信望が厚いことが伺える。各種ワクチン接種も予約制で行われており、子どもの成長を見守るかかりつけ医として頼りたい。「将来的には入院体制も整えたいです。もしもの時に、自宅近くに入院できたら、お子さまと保護者にとって良いことですから。子育て教室なども開催して、より地域の皆さんと関われる医療が目標です」と語る渡邉先生の熱い思いに、子育て世代の明るい未来が見えた。



医療法人相生会 にしくまもと病院